よくある症状
こちらのページでは、子どもによく見られる症状についてまとめています。症状ごとの特徴や注意点もあわせて紹介しています。
こどもの病気
発熱
なんで熱が出るの?
発熱は体がウイルスや細菌と戦うための大切な防御反応です。体に病原体が入ると免疫システムが働き、脳の「体温調節中枢」が温度を上げるように指示します。これは、病原体が増えにくい環境を作るとともに、免疫細胞の働きを活発にするためです。
風邪やインフルエンザなどの感染症が原因で熱が出ることが多いですが、発熱そのものは悪いものではなく、高熱が出ても元気があれば様子をみることができます。
発熱時のホームケア
- 熱の高さに一喜一憂せず、熱だけでなくこどもの全体(表情や機嫌、食欲、元気のよさ)に注意しましょう。微熱でもぐったりしている場合は医療機関へ相談しましょう。
- 1回で飲める量、食べられる量が少ないときは回数を多く与えましょう。食べた量や哺乳量についてメモをしておきましょう。
- 高熱の場合は着せ過ぎないようにしましょう。手足が冷たい場合は部分的に温めましょう
- 乳児ではクーリングは必ずしも必要ではありません。冷えすぎないようにしましょう。
- ぐったりしている状態でなければシャワーなどで簡単に入浴し、入浴後は湯冷めしないよう注意しましょう。
- 解熱剤は必ずしも使う必要はありません。熱が何度だったか、いつ解熱剤を使ったかなどメモをしておきましょう。
注意が必要な発熱
- 熱が長引く
発熱の原因のほとんどが「風邪」であり、一般的な風邪であれば2-3日で改善がみられます。熱が4-5日以上続く場合は、「風邪以外の発熱」を考える必要が出てきます。この「風邪以外の発熱」の中に、自分の免疫力だけでは治らない/治りにくい病気、放っておくと合併症を生じる病気があり注意が必要になります。例えば尿路感染症では抗菌薬治療が必要となりますが、適切な検査・治療の機会を逃すと腎臓の機能に影響を及ぼす可能性もあります。 - 熱以外の症状が重篤な場合
熱以外の症状として、呼吸状態が悪い、意識状態が悪い、激しい腹痛や頭痛などがあります。その他の症状に対して検査や治療が必要になります。 - 熱により消耗が強い
高熱が出たり、熱が長引くことにより、ぐったりしている、食事がとれない、夜寝られない、機嫌が悪いなどの症状が出てくることもあります。食事が摂取できないことによる低血糖や脱水の可能性がある場合は点滴による治療が考慮されます - 生後3か月未満
生後3か月未満の発熱を「乳児早期発熱」として、緊急性の高い疾患として扱います。多くは兄弟などからもらった風邪なのですが、乳児は症状所見に乏しく、重症感染症に気づかれにくいため積極的な検査が必要になることがあります。血液絵検査のほかに尿検査やレントゲン、髄液検査などを行い、遅延なく抗菌薬治療を開始します。
41~42度を超えるような高熱でなければ脳神経や体の細胞が障害されることはありません。高熱そのものを心配するよりも、”熱の原因”をしっかり検査していくことが大切です。
熱のパターン
熱の出方・パターン(熱型:ねっけい)が熱の原因を考えるうえで参考になることがあります。
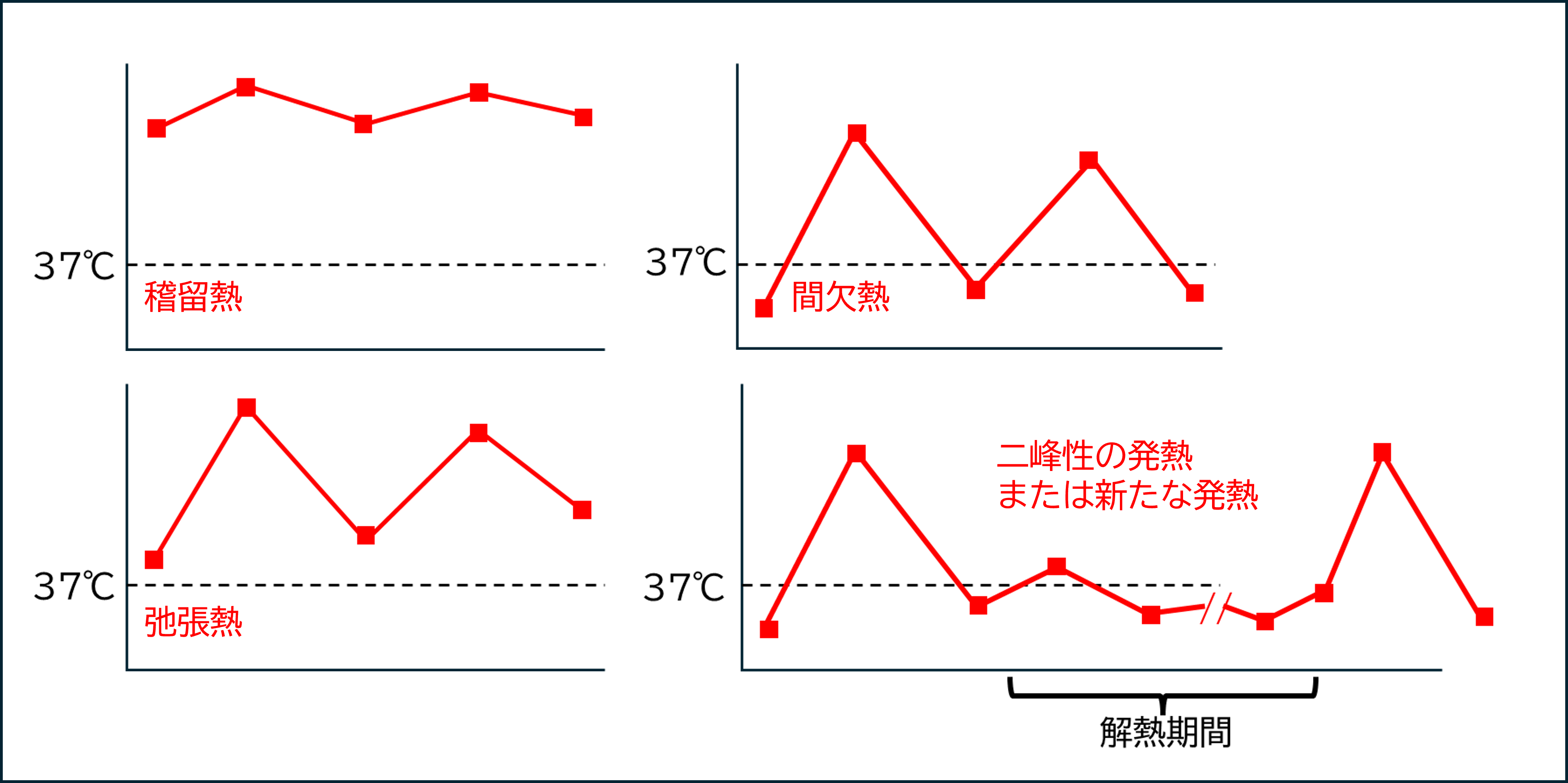
- 稽留熱(けいりゅうねつ)
高熱が出てほとんど下がらない(変化1℃以内)
インフルエンザやアデノウイルス感染症など、発熱をきたしやすいウイルスの初期にこのパターンとなることがあります。その他、重症の細菌感染症(肺炎、尿路感染)や川崎病の場合もこのような熱型になります。 - 張熱(しちょうねつ)
1日の中で1℃以上変化するけど平熱までは下がらない熱です。感染症にかかって「朝は下がるようになったけど夜にはまた高熱に」という経験をされた方も多いのではないでしょうか。インフルエンザなど多くの発熱性疾患の経過中にみられます。 - 間欠熱(かんけつねつ)
発熱と解熱を繰り返し、下がった時には平熱までさがります。中耳炎などの軽症の細菌感染症でみられるほか、多くのウイルス感染の経過でもみられます。高熱のピークが徐々に下がってきていれば回復まであと少しと思われます。
※一度下がったのにまた熱がでた
解熱期間が3-4日空く場合、別の感染症に新たに感染したと考えること多いです。インフルエンザなど一部の感染症では、解熱後1日程度をあけて2峰性の発熱を認めることがあります。
解熱薬について
アセトアミノフェン(カロナール、コカール、アンヒバ、アルピニーなど)
小児の解熱薬として最も広く使用される薬です。中枢神経に作用し、発熱を抑える効果があります。以下のような特徴があります。
- 小児に使用でき安全性が高い。
- 胃への負担が少なく、空腹時でも服用しやすい。
- インフルエンザや水痘罹患時にも使用可。
- 色々な剤型がある
過量投与すると肝障害のリスクがあるため、体重に応じた適切な量を守ることが重要です。
成人に使用される解熱鎮痛剤(ロキソニンなど)は小児に使用される機会はほとんどありません。
発熱をきたす疾患
- 呼吸器感染症
- 急性上気道炎(いわゆる風邪)、気管支炎、肺炎
- 咽頭炎、扁桃炎
溶連菌感染症、アデノウイルス感染症、手足口病、ヘルパンギーナ - 突発性発疹
- 尿路感染症 ・川崎病
咳
咳ってなに?
咳は、体の中に入ってきたウイルスやホコリ、痰などを外に出そうとする防御反応です。気管などにある「咳受容体」が異物の侵入を感知し、脳にある「咳中枢」へ信号を送ります。脳は異物を外に追い出すため、横隔膜や肋間筋を収縮させ「咳反射」を起こします。
咳自体は体の正常な防御反応ですが、夜間の咳で寝られなかったり、咳き込んで嘔吐してしまったり、頑固な咳や長引く咳には心身ともに疲弊してしまいます。
咳の種類と続く期間
急性咳嗽:風邪などによる咳。発熱・鼻水を伴うことが多い、1~2週間以内
遷延性咳嗽:風邪は治ったのに咳だけが続く状態、3~8週間程度
慢性咳嗽:1か月以上続く咳。感染症以外の原因も調べる必要が生じます
咳の原因
- 呼吸器感染症
急性上気道炎(いわゆる風邪)、気管支炎、肺炎
百日咳
RSウイルス、ヒトメタニューモウイルス
マイコプラズマ感染症 - 気管支喘息
- 後鼻漏
- アレルギー性鼻炎
- 胃食道逆流症
- 心因性
咳の治療薬
咳の原因がわかっている場合、例えばマイコプラズマ感染症であれば原因治療として抗菌薬を使用したり、気管支喘息であればその治療を行ったりします。しかし多くは治療薬のないウイルス感染症などによる咳であり、対症療法が中心となります。
・鎮咳薬
アスベリンやメジコンといった、いわゆる咳止めの薬ですが、これは脳の咳中枢を抑制することで咳を抑えます。咳の原因(異物やウイルス、痰など)を排除するわけではなく、無理やり咳を鎮めることで異物が停滞するだけです。
咳のせいで寝られない、喉や胸が痛くて苦しいなど、咳により日常生活が強く妨げられるときには使ってもよいかもしれません。
・去痰薬
カルボシステイン、アンブロキソールなどの去痰薬は気道粘液の粘性を下げる(ネバネバをサラサラにする)ことで痰を出しやすくしたり、肺の分泌液を増やし痰がへばりつきにくくし、繊毛運動を促進したりすることで排出を促します。咳そのものを鎮めるわけではありませんが、痰の排出により気道の負担を軽減します。
・気管支喘息の薬
小児科ではよく「ツロブテロール/ホクナリンテープ」や、「モンテルカスト/プランルカスト」が咳止めや気管支の薬として処方されていることがあります。これらは正確には気管支喘息の薬であり、ウイルス感染による風邪の咳への効果ははっきりしません。
「この薬が効いた!」という方は気管支喘息の可能性を考えながら経過をみていきましょう。
夜だけ咳が出るのはなぜ?
寝ている間に鼻水が喉に落ちたり、空気が乾燥していたり、夜中の1-2時ごろの眠りの浅くなったときに咳発作が出ることが原因。夜間や明け方の咳がひどい場合は喘息の可能性も考えましょう。
鼻水・鼻づまり
鼻水ってなに?
鼻水は、鼻腔や副鼻腔から分泌された液体の総称で、医学的には鼻汁や鼻漏と呼ばれ、鼻呼吸において加温加湿を行うために必要なほか、体がウイルスや細菌、アレルゲンなどを追い出そうとして分泌するものです。
鼻の粘膜にある受容体が化学的/機械的/温度的刺激に反応するほか、アレルギー性鼻炎の反応(ヒスタミンなど)がコリン作動性の副交感神経を介してアセチルコリンを分泌、これが鼻汁をたくさん産生します。
小さなお子さんは、鼻の穴や気道が狭いため、少しの鼻水でもすぐにつまりやすくなります。
鼻水の色
「青っぱな」や「緑っぱな」などの言葉あるように、鼻水の色や性状はその原因や時間経過により変化します。
風邪の初期やアレルギー性鼻炎では、透明なサラサラとした鼻水がでてきます。
風邪の中期では鼻汁に粘り気がでてきます
風邪の後期になると黄色や緑のドロっとした鼻汁がでてきます。ウイルス・細菌感染で戦った白血球の死骸などが含まれるためであり、副鼻腔炎(蓄膿)など現在進行中の炎症を起こしている可能性もあります。
鼻づまりでよくある困りごと
- 寝苦しそう、眠りが浅い
- 母乳やミルクが飲みにくい(赤ちゃん)
- いびきをかく
- 口呼吸になりやすい → 喉の乾燥、咳につながることも
鼻汁・鼻閉の原因
- 急性上気道炎
ライノウイルス - アレルギー性鼻炎
- 副鼻腔炎
鼻水の治療
アレルギー性鼻炎や花粉症であれば内服の抗アレルギー薬や点鼻薬で症状を抑えましょう。
風邪ウイルスによる鼻汁に効果的な薬はありません。アレルギーでもないのに抗アレルギー薬が処方されることもありますが、一部の抗アレルギー薬に、鼻汁のメカニズムの一部であるコリンを抑える、抗コリン作用があるためです。また、抗アレルギー薬の種類によっては中枢神経への作用するものがあり、痙攣の閾値をさげる(痙攣しやすくなる)との報告があります。熱性けいれんの既往がある方が、風邪のとき(発熱+鼻汁)には抗アレルギー薬の使用に注意しましょう。
のどの痛み
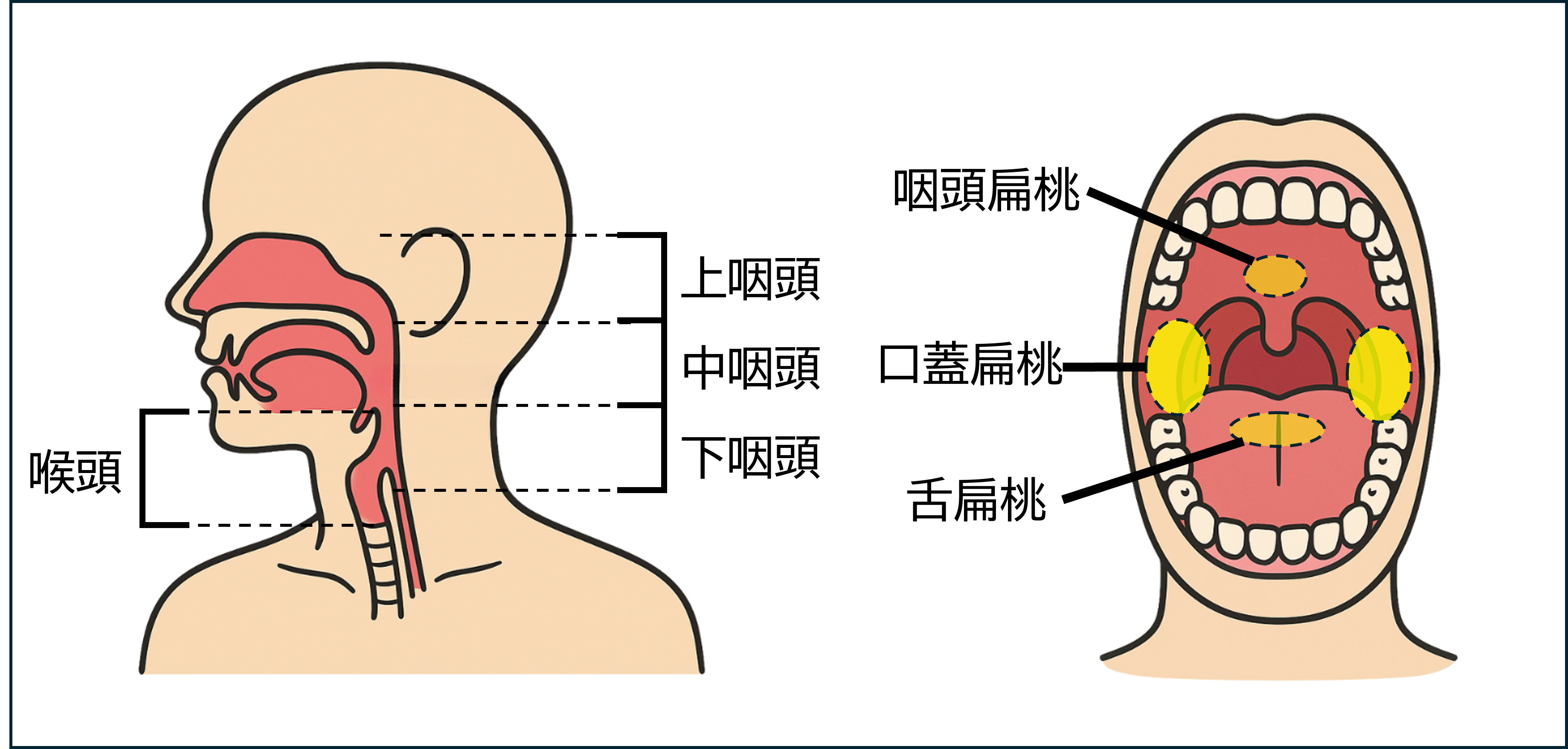
咽頭(いんとう)とは?
喉頭(こうとう)とは?
喉頭は、気管の上部にある発声器官で、声帯がある部分です。
喉頭蓋(こうとうがい):飲み込み時に気管をふさぎ、誤嚥を防ぐフタ
声帯:声を出すための膜状の構造。空気が通ると振動して音が出る
甲状軟骨:のどぼとけを形成する硬い軟骨
輪状軟骨:喉頭の下部を支える輪の形の軟骨
痛みの原因
感染症により喉に炎症が起こったものが咽頭炎や扁桃炎です。
いわゆる風邪により喉が痛むことも多いかと思います。喉に特徴的な炎症を起こすものに、アデノウイルスや溶連菌感染症、EBウイルスなどがあります。アデノウイルスによる咽頭結膜熱は別名プール熱と呼ばれます。
また稀な疾患ですが、喉頭蓋に炎症を起こす(喉頭蓋炎)と気管が塞がれ呼吸困難になるため緊急性が高くなります。
のどの痛みの治療
連菌などの細菌感染症に対しては抗菌薬治療を行います。その他、ウイルス感染による痛みの場合は対症療法となります。喉の痛みに対してはトランサミンやトローチが処方されることがよくあります。漢方薬(桔梗湯、小柴胡湯可桔梗石膏)が効果的な場合もあります。
腹痛
腹痛の原因
痛みの場所や性状、診察所見から腹痛の原因を考えます。
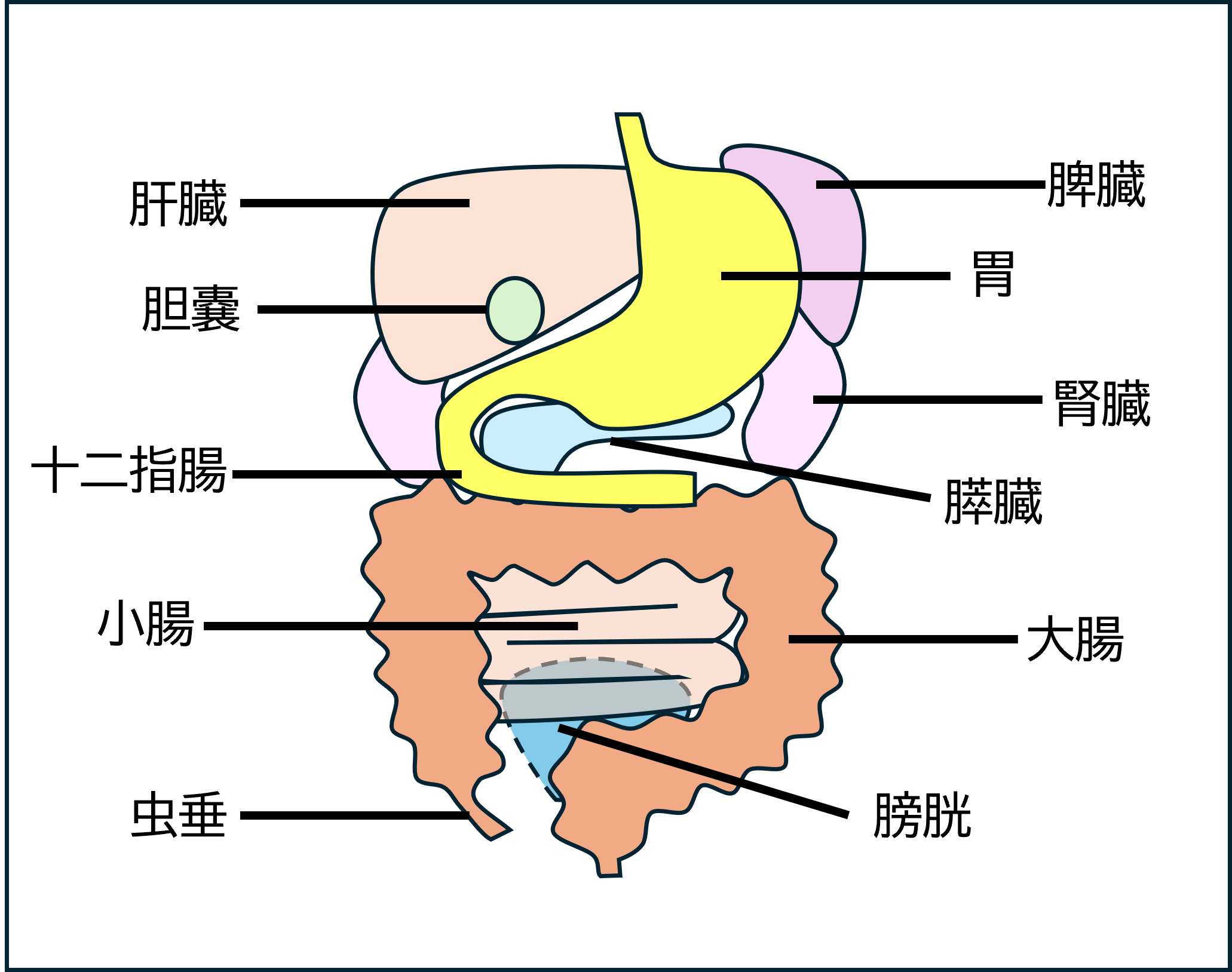
小腸・大腸:腹部全体や、左下腹部が痛むことがあります。胃腸炎などのほか、小児においては便秘が腹痛の原因の大きな部分を占めます。胃腸炎の原因としては、ノロウイルス、ロタウイルス、アデノウイルスなどのウイルス、サルモネラ、カンピロバクター、病原性大腸菌(O157)などの細菌が挙げられます。小腸は空腸と回腸にわかれており、回腸末端炎は右下腹部が痛くなることから虫垂炎との鑑別が必要になります。感染症以外の原因としては、腸と腸がはまり込む腸重積や、ねじれや狭窄により腸管血流が途絶する絞扼性イレウスなどがあり、緊急での処置や手術の適応となります。IgA血管炎では、点滴的な紫斑(主に下肢にできる)とともに強い腹痛がみられることがあります。
虫垂:いわゆる「盲腸」の正式名称が「虫垂炎」です。小腸から大腸に移行した部分が盲腸で、虫垂は盲腸から伸びています。小さいこどもの虫垂炎は、破裂、腹膜炎からの菌血症など緊急性・重症度が高くなる可能性があり注意が必要です。軽症であれば抗菌薬を治療で改善します。最近では急性期には抗菌薬治療で抑え、間隔をあけて待機的に手術を行うことも一般的です。
胃・十二指腸:心窩部(みぞおち)あたりがキリキリと痛む場合は急性胃炎など、胃からくる症状かもしれません。胃から続く十二指腸も同様に炎症を起こしたり、潰瘍を作ったりします。胃潰瘍は食事により痛みが強くなる一方、十二指腸潰瘍では食前に痛みが強い傾向にあります。治療としては制酸薬(ファモチジンやプロトンポンプ阻害薬)を用います。問診ではピロリ菌の家族歴がないか確認することも重要です。
肝臓:肝臓自体に炎症があってもあまり痛くないことが多く、血液検査により肝機能の異常が見つかることもしばしばあります。EBウイルスなどによる伝染性単核症では肝腫大をきたすことがあり、肝臓の腫大が強いと痛みが出ます。
胆嚢:小児では成人ほど胆石発作や胆嚢炎・胆管炎の頻度は高くありません。先天的な胆道の異常(胆管拡張症)などに併発することがあります。稀ではありますが、菌血症への移行など、重症化に注意が必要です。
脾臓:肝臓同様に、脾腫(脾臓が腫れる)の時に痛みを生じることがあります。脾腫の原因としては、前述のEBウイルスなどによる伝染性単核症のほか、稀なものとしては血液疾患や肝不全などがあります。
膵臓:成人ではお酒の飲みすぎなどを原因として急性膵炎となりますが、小児では先天異常(膵胆管合流異常など)に伴う膵炎や遺伝性の膵炎などがみられます。腹痛や背部痛がみられ、血液検査でアミラーゼやリパーゼを調べることで診断されます。
腹膜:内臓を包んでいる膜が腹膜です。例えば虫垂炎の炎症が波及したり、腸管壁の破綻により細菌が腹膜に広がることで腹膜炎を引きここします。特徴としては痛みが響きやすいため、歩くだけでも痛く、じっと動かなくなります。また反跳痛といって、触診時に押したときと同じかそれ以上に離したときに痛みを強く感じます。
腎臓・膀胱:膀胱炎や尿路感染症では腹部の痛みがそれほどはっきりと出るわけではありません。腎臓に炎症があると背中側(CVA:肋骨と脊椎で囲まれた範囲)を叩いた時に痛みを感じるCVA叩打痛がみられることがあります。
そのほか、男児の精巣捻転も腹痛の症状で現れることがありますし、女児では卵巣や子宮の疾患を考える必要があります。
腹痛の性状
上記のように様々な原因がある中で、「どんな腹痛か」を問診ではっきりさせることが診断の手がかりとなります。
いつから痛いか
急に痛くなってきたのか、少し前から慢性の経過で痛いか
時間経過で痛みが強くなってきているか
痛くなるタイミングに一定の法則があるか(例:朝痛いことが多い、学校が安みの日は痛くない)
持続的か波があるか
キュルキュルと痛んだあとにしばらく痛みが和らぐ場合、腸管の蠕動に応じた痛みであることが多く胃腸炎や便秘などでみられます。持続的にずっと痛い場合などは虫垂炎など炎症が持続している可能性があります。
どこが痛むか
全体 ⇒胃腸炎など
上腹部 ⇒胃炎や十二指腸など
正中部 ⇒初期の虫垂炎、胃腸炎など
下腹部 ⇒便秘、月経痛、虫垂炎など
どのような痛みか
虫垂炎や腹膜炎ではお腹に振動が響くためじっと動かなくなります。捻転や絞扼の場合、のたうち回るほどの痛みとなります。
随伴症状は?
腹痛の他にどんな症状がみられるか
嘔吐、下痢、発熱、発疹、関節痛、頭痛など
便について
最後にいつ排便があったか
排便により痛みが改善するか
血便や黒色便がないか
食事との関連性
食後に痛みが強くなるかどうか
腹痛の治療について
腹痛の原因が多岐にわたるため、それぞれの疾患に応じた治療が行われます。 胃腸炎の痛みに対してはお腹をさすったり、温めたり、排便を促すことで緩和します。アセトアミノフェンなどの痛み止めを使用することもありますが、効果は限定的な場合もあります。
嘔吐・下痢
嘔吐の原因
最も多いのは胃腸炎による嘔吐です。その他には腸重積や腸回転異常症・中腸軸捻転などの外科疾患や、生後早期にみられる肥厚性幽門狭窄症、毎月決まって吐いてしまう周期性嘔吐症、食物アレルギーや消化管アレルギーでも嘔吐することがあります。下痢を伴う場合や、周囲での流行が明らかな場合は胃腸炎の診断となることが多いです。腹痛が強い場合や、傾眠などの症状がみられる場合は、緊急性の高い疾患を含めて検討していきます。
下痢の原因
下痢の原因の多くは胃腸炎です。下痢も、食物アレルギー・消化管アレルギー、乳糖不耐症など、感染症以外の下痢が鑑別にあがることがあります。胃腸炎感染後に下痢は数週間ながびくこともあります。
嘔吐・下痢への対応
胃腸炎の治療は、対症療法を中心に行われます。典型的な胃腸炎であれば頻回な嘔吐は12~24時間すれば自然におさまり、経口摂取が可能となります。その間に低血糖や脱水にならないよう気を付けましょう。
最も重要なのは、嘔吐や下痢によって失われた水分と電解質の補給です。軽度から中等度の脱水に対しては経口補水液(ORS)が推奨されます。重度の脱水症状が見られる場合には点滴による水分補給が必要となることがあります。
経口補水のポイント
- 少量ずつ(ティースプーン、5mlずつ)
- 頻回に(1~2分ごと)
- 嘔吐があった場合は5~10分まつ
- 水分のほか塩分、糖分も必要
3~4時間で体重×50~100mLを目指します
医療機関受診のポイント
以下の症状がみられる場合は早めに医療機関を受診しましょう。
- 嘔吐が続く、下痢が大量
- 調子がどんどん悪くなる
- 意識や反応が鈍い
- 脈や呼吸が早い
- 激しい腹痛
- 血性や黄色/緑色の(胆汁性)の嘔吐
- 血便がみられる
- 基礎疾患がある
- 生後早期(2-3か月未満)
嘔吐・下痢の薬物療法
ウイルス性胃腸炎には特効薬がないため自然治癒を待つしかありません。細菌性胃腸炎の場合は重症度と原因菌に応じて抗菌薬が処方されることがあります。その他嘔吐や下痢に対して処方される薬には以下のようなものがあります。
●整腸剤(ビオフェルミン、ミヤBMなど)
病原体排除などの原因治療効果はありません。
腸内環境(腸内フローラ)を整えることで、下痢などの症状を緩和します。
●制吐剤
ドンペリドン(ナウゼリン)やメトクロプラミド(プリンペラン)など。有効とする報告もありますが、エビデンスレベルは高くありません。神経症状(錐体外路異常)に注意が必要です。
●止痢薬
感染性の胃腸炎の場合、病原菌の排泄が遅延し、症状が遷延する可能性があるため使用しません。
●漢方薬
有効性についての報告が散見され、実臨床における有効例の経験も多いです。五苓散、柴苓湯、真武湯、黄ごん湯などが処方されます。注腸や座薬で用いられることもあります。
便秘
便秘の基準
便が数日でない、便が固くて出しづらい、便がでなくてお腹が痛い、排便時に出血する、など便秘を原因とする症状でお困りのお子さんは結構多いと思われます。
ROME Ⅳという便秘の診断基準があります。4歳未満と4歳以上で基準がわかれていますが、項目として排便が週に2回以下、過度の便貯留、痛みを伴う・硬い便通、直腸に大きな便塊、便失禁、排便を我慢する姿勢などがあります。
排便を我慢することにより便が貯留し硬くなり、排出が難しく便秘につながります。リズムよく排便ができるように対処法・治療法を身につけましょう。
便秘じゃないもの
生後1か月すぎの母乳栄養児
母乳栄養の赤ちゃんは生後1か月をすぎると排便頻度が急に減ってきます。便は硬くはありません。生後3-4か月ころに自然と排便頻度が戻ってきます。一般的に母乳栄養の方が排便回数が多いとされていますが、この時期には母乳栄養児において排便が毎日ない、長いと1週間近くでないことも見受けられますので、数日排便がなくても心配はいりません。母乳栄養の場合1週間以上、ミルク栄養の場合は3日以上排便がないときは浣腸などが必要になることがあるため医療機関へ相談しましょう。
生後9か月未満の赤ちゃん
長時間いきんでも排便できずに苦しそうに見えることがあります。この場合も排出された便は軟便で硬くはありません。排便の協調運動の未熟さに起因するもので便秘ではありません。1か月も経つと自然に軽快します。
便秘への対処法(ホームケア)
よく言われる「水分を多くとる」「果物や野菜(食物繊維)をとる」「ヨーグルト、オリゴ糖、乳製品」などはいずれも有効であるというエビデンス・根拠に乏しいものです。
便秘の児とそうでない児を比べると便秘の児において水分摂取量は少ないようですが、頑張って水分を摂るようにしても便秘の改善につながることは多くないでしょう。食物繊維をたくさんとることは便秘改善に有効ではありますが、便秘改善に必要な量を摂取できることは稀です。
ホームケアを色々試してみたけど便秘がよくならない、という方は早めに医療機関へ相談しましょう。
便秘の治療
治療の最終目標として、薬物治療なしで、毎日排便があり硬い便でもないし、排便痛もない、状態を目指します。まずは直腸内に溜まった便を出し、便が溜まらないように維持し、排便習慣が維持できたら薬を減らし中止していくといった流れになります。ただし最終的なゴールまでは数か月から年単位の根気と継続性が求められます。
ラクツロース:モニラックやピアーレシロップ。以下の製剤に比べると治療効果は弱いですが、1歳未満のお子さんには第一選択となります。
酸化マグネシウム:2歳未満のお子さんで第一選択となります。浸透圧により腸管から水分を引き込んで便を軟化させます。
浸透圧下剤:モビコール(ポリエチレングリコール)。しょっぱくて飲みにくさがあります。リンゴジュースやカルピスなどに混ぜると少し飲みやすくなります。2歳以上のお子さんに保険適応があります。
刺激性下剤:腸の神経を刺激して腸液分泌や腸運動を亢進させます。大黄を含む漢方薬や、ラキソベロン(ピコスルファート)、テレミン座薬(ビサコジル)などがあります。
頭痛
頭痛の種類
頭痛は大きく分けて「一次性頭痛」と「二次性頭痛」に分かれます。一次性頭痛には片頭痛や緊張型頭痛、三叉神経自律神経性頭痛などがあります。二次性頭痛は外傷後や血管障害、感染症など、何らかの原因から生じている頭痛です。もう一つ「有痛性脳神経ニューロパチー、他の顔面痛およびその他の頭痛」という分類もあります。頭痛の中には「薬物乱用頭痛」といって頭痛薬の使い過ぎで生じる頭痛もあります。
片頭痛の仲間にお腹の症状をきたすものがあります。定期的に繰り返し嘔吐をする「周期性嘔吐症」や、発作性にお腹が痛くなる「腹部片頭痛」というものがあり、後に片頭痛を発症することもあります。
小児における頭痛の頻度
頭痛の有病率は50%程度と小中学生の約半数で頭痛の症状があるとされます。片頭痛については小学生で3.5%、中学生で5%、高校生で15%、緊張型頭痛は、小学生で5%、中学生で11%、高校生で26%といったデータもあります。一方で、慢性頭痛のある小中学生で医療機関を受診したことがある割合は30-50%と、半数以上の子どもが痛いながらも医療機関を受診していないという報告があります。
頭痛について確認すること
頭痛の診断にあたり問診が重要となりますが、以下のことについて確認していきます。
予兆:数時間から数日前からみられる、あくび、肩こり、疲労感、集中困難、過敏性など
前兆:片頭痛の特徴としてみられます。片頭痛の直前にみられ、1時間以内には落ち着いてきます。
- 視覚症状:最も多い。目がチカチカする
- 感覚症状:手足のしびれやチクチク感
- 言語症状:言葉が話しにくい
- 運動症状⇒片麻痺性片頭痛
- 脳幹症状⇒脳幹性前兆を伴う片頭痛、回転性めまい、耳鳴り、複視など
- 網膜症状⇒一側性の視覚異常、網膜片頭痛
頭痛の部位
小児の「片」頭痛は必ずしも「片側」ではありません。低年齢ほど両側の前頭が痛くなることがあります。年齢が高くなるにつれ片側の痛みが目立ってくることが多いとされます。
頭痛の性状
成人の片頭痛は4~72時間持続する一方、小児の片頭痛は2~72時間、多くは2~4時間で改善することが多いです。痛みの特徴として、体を動かすと悪化するので横になって動かなくなる、光や音に過敏になる、吐き気や嘔吐を伴う、頭痛のあとに眠くなる、などがあります。
緊張型頭痛の持続時間は30分から7日間と幅があります。片頭痛に比べると痛みの程度は軽く、日常生活が妨げられるほどではありません。一方で片頭痛より頭痛の頻度が多いため、不登校につながることもあります。随伴症状としては肩や首のこりがみられます(片頭痛でも肩こり首こりはあります)。
頭痛の誘因
頭痛の誘因には様々なものがあります。ストレス、精神的緊張、疲労、睡眠、睡眠不足、天候、気温の変化、人混み、月経、空腹、食べ物などです。頭痛の原因になりやすい食べものとしては、チョコレートやココア、ベーコン、ソーセージ、コーヒー・紅茶、うまみ調味料、かんきつ類、赤ワイン・アルコールなどがあります。
頭痛の治療(非薬物療法)
主に片頭痛の患者さんに対する薬物以外の治療・対処法として以下のものがあります。
規則正しい生活習慣:早寝、早起き、朝ごはん、寝すぎ・寝不足に注意
光や音、誘因の回避
- スマホ、ゲームなどブルーライトの制限(特に寝る前は避けましょう)
- 明るすぎる照明
- 人混み・満員電車やバス、暖かすぎる部屋
- においの強いもの
- 前述の食べ物
片頭痛が起きてしまったら:暗くて涼しい部屋で楽な姿勢を取りましょう。氷枕などで冷やすのもよいです。
緊張型頭痛に対しては、マッサージや適度な運動、正しい姿勢への注意などを行います。日本頭痛学会のホームページから「頭痛体操」についてダウンロードができます。
頭痛の治療(薬物療法)
アセトアミノフェン:安全性の高い薬として小児の解熱鎮痛薬の代表的な薬剤です。
NSAIDs(エヌセイズ、非ステロイド性抗炎症薬):イブプロフェンやロキソニンがこの分類に含まれます。
イブプロフェン:NSAIDsの中では比較的小児に対しても使用しやすいものです。頭痛のガイドラインにおいては、小児の片頭痛に対して第一選択として取り上げられています。
ロキプロフェン:成人の体格に近い場合ではイブプロフェンやアセトアミノフェンが無効の場合に検討されます。
慢性頭痛では鎮痛薬の使用頻度がどうしても増えてしまいますが、月の半分・15日以上使うような場合は注意が必要です。
トリプタン製剤:成人の片頭痛に対して、スマトリプタン(イミグラン)、ゾルミトリプタン(ゾーミッグ)、エレトリプタン(レルパックス)、リザトリプタン(マクサルト)、ナラトリプタン(アマージ)などが使用可能です。いずれも小児に対する適応はなく、また効果についても成人ほどは実感できないこともあるようです。トリプタン製剤は頭痛から時間がたつほど効きにくくなるため、早めの内服が重要です。 また一つのトリプタン製剤が無効だった場合に、他のトリプタン製剤が効いた例もあるため、患者ごとに合うお薬を探していきます。
漢方薬:漢方薬は患者さんごとに合う・合わないなどの相性もありますが、有効性や速効性の期待できるものものあり、頭痛で悩まれる方は検討してみてもよいでしょう。慢性頭痛に用いられる漢方薬に、呉茱萸湯、桂枝人参湯、五苓散などがあります。
皮膚の異常(湿疹、じんましん)
皮診の種類
小児科にはさまざまな皮膚の異常を心配され受診される方がいます。生まれつきのあざ(赤あざ、青あざ、黒色斑、脱毛)や、乳児湿疹(脂漏性皮膚炎)、おむつかぶれ、よだれかぶれ、じんましんや乾燥肌、アトピー性皮膚炎など多岐にわたります。
食べこぼしや、排泄物で皮膚が刺激をうけ、そこを綺麗にしようと擦ったりぬぐったりすることでさらに刺激をうけ、乾燥してさらに・・・と悪循環にならないよう気を付けましょう。
おむつかぶれ
汗、尿、便による皮膚の刺激が起こり、放置すれば悪化し、擦りすぎなど不適切なケアによっても悪化することがあります。清潔を保ち皮膚本来のバリア機能を回復することが大切です。シャワーでの洗浄やこまめなオムツの取り換え、保護用軟膏の塗布などを行います。区別する必要があるものに「カンジダ症」があります。おむつかぶれでは尿や便に接する皮膚表面が炎症を起こしますが、カンジダの場合、皮膚のしわの中など接触面だけでないところに丘疹や紅斑ができます。
乳児湿疹
新生児期から乳児期早期にみられる顔を中心とした湿疹で、乳児脂漏性皮膚炎であることがほとんどです。生後1か月ころに目立ち、無治療でも生後2か月ころには改善します。アトピー性皮膚炎も早いと生後2か月ころから生じ、区別が難しいことも多いため、これらをまとめて乳児期早期の湿疹を乳児湿疹と呼ばれています。脂漏性皮膚炎では、ニキビ様の湿疹が顔にできたり、頭皮や眉毛に黄色いカサカサ・カピカピが付着したりします。慢性の経過で痒みを伴う場合にはアトピー性皮膚炎の可能性があります。
じんましん
膨疹が一過性に生じ、かゆみを伴い、24時間以内に痕を残さず消えるものです。時には数日間、数週間と繰り返し生じることもあります。食べ物などを原因とすることもありますが、じんましんの多くは原因・誘因の特定に至りません。食事中や食後すぐにじんましんが生じた場合は、食べたものをリストアップし、「これを食べると毎回じんましんができる」という食材があれば食物アレルギーの可能性があります。また小児においては体調不良時にじんましんが出やすくなることもあります。治療としては抗ヒスタミン薬を内服します。
にきび(尋常性ざ瘡)
思春期時期にアンドロゲン(男性ホルモン作用)が増加することで脂腺からの分泌が亢進し、皮脂の貯留やアクネ桿菌により毛包周囲に炎症を起こしたものです。思春期が到来し成長スパートが見られる頃・体毛(恥毛など)が濃くなってくる時期に一致してよくみられます。「青春のシンボル」などと呼ばれますが、心理的な負担も大きく、こんなシンボルいりません。治りづらいなと思ったら放置せずに早めの受診へつなげましょう。中には「ニキビなんかで受診していいのかな」、「言い出しづらいな」と思っているお子さんも多いはずです。保護者の方はさりげなく受診を促してあげましょう。小児科でも皮膚科でもかまいません。
感染症による皮診
とびひ(伝染性膿痂疹)、ブドウ球菌性熱傷様皮膚症候群(SSSS)、水いぼ(伝染性軟属腫)、ヘルペス、水痘、麻疹、風疹、手足口病、りんご病(伝染性紅斑)、溶連菌感染症、突発性発疹、伝染性単核症などがあります。
生まれつき(先天性)の皮疹
サーモンパッチ、ウンナ母斑、いちご状血管腫、単純性血管腫、色素性母斑(黒あざ)、太田母斑、異所性母斑、脂腺母斑、表皮欠損などがあります。
目の異常(めやに・充血)
眼脂(めやに)が多い
白っぽいめやにが少量であれば、生理的なもの(涙と老廃物)で心配ないこともあります。ただし、黄色や緑がかった膿のようなめや、目が開けにくいほど付着しているといった場合は、結膜炎などの可能性もあります。また乳児では鼻涙管閉塞といって涙の通り道が詰まることによって目やにとしてあふれくる状態もあります。
目の充血
目が赤く見えるのは、結膜の血管が広がっている状態です。原因としては、ウイルスや細菌による結膜炎、アレルギー性結膜炎などがあります。アデノウイルス感染症(流行性角結膜炎や咽頭結膜熱)では感染力が強いために注意が必要です(出席停止となります)。発熱に伴い目が充血、唇や手足が赤いといった症状の場合、川崎病を考えます。
目のかゆみ
かゆみを訴えたり目をこすったりするしぐさが多い場合、アレルギー性結膜炎のことがよくあります。花粉の季節やペットなどの環境が関係することもあります。
受診の目安
次のような場合は、早めの受診をおすすめします。より専門的な評価が必要な場合は眼科へ紹介することもあります。
- 目を頻繁にこすってしまう
- めやにや充血が数日以上続く
- 家族で同じ症状の人がいる
- 目やにが多く目が開けにくい
- 発熱など風邪のような症状を伴っている
夜尿(おねしょ)
夜尿症とは
ガイドラインでは5歳以上の小児において、1か月に1回以上の夜尿が3か月以上続いた場合を夜尿とし、1週間に4回以上を頻回夜尿、3日以下を非頻回としています。生まれてから夜尿がなくなることなく5歳以上になった場合を一次性夜尿といいます。一方で一度夜尿がなくなった(6カ月以上)のに、またおねしょをするようになった、場合は二次性として、夜尿をきたしやすい何らかの原因がないか注意深くみていく必要があります。尿崩症や甲状腺機能亢進症などの内分泌疾患によっても夜尿をきたします。
ちなみに5歳で夜尿がある子は全体の15%と少なくありません。中学生で2-3%、高校生で1-2%。意外とみんなおねしょしているのです。
どうしておねしょしてしまうのか
夜尿の原因として、①睡眠から覚醒する力、②夜間の膀胱の畜尿能力、③夜間の尿生成のミスマッチが考えられています。どんなに尿が多くても目が覚めれば夜尿にはならないわけです。夜尿患者さんはぐっすり寝すぎているというわけでもなく、睡眠の質が悪いという報告もあります。
脳が成熟するにつれ、睡眠中に膀胱内に尿が溜まってきたことを感知し、膀胱の収縮を抑えることが可能になります。また遺伝性も言われており、両親のどちらかに夜尿の既往があると5-7倍夜尿になりやすいとされます。
夜尿はいつ治るか
長期経過の報告によると夜尿が治った年齢は10歳(中央値、6~24歳)という報告もあります。12歳以上まで夜尿が続いた患者さんにおいては、成人になってからも夜間に起きてトイレへ行ったり、尿意切迫感(漏れそうな感じ)の頻度が多いそうです。
夜尿症の治療
生活指導
夜尿症の治療の基本は規則正しい生活リズムです。朝早く起きられるか(良眠)、夕食の時間が遅くないか、夕食の時間と寝る時間がどれくらいか、などを確認しましょう。夕食後の間食や、寝る前に水分を摂るか、コーヒーやお茶などのカフェインを摂っていないかも確認しましょう。便秘も問題となるため排便習慣にも気を配りましょう。
行動療法
定期的に排尿する習慣をつけましょう(1日に6~7回)
便秘がちな人は定期的な排便習慣も身につけましょう
夕方以降のカフェイン、牛乳、乳製品、塩分、タンパク質を控えましょう
上記のがんばりが達成できたときには褒めてあげましょう ※おねしょをしなかったこと自体は本人が寝ている間のことであり意識的にがんばったわけではありません。治療のモチベーションにつながるため一緒に喜んであげることはよいと思います。日中のがんばりに着目しながら褒めてあげましょう。
夜尿症の治療法
大きく2つの治療法があり、デスモプレシン(ミニリンメルト)の内服、またはアラーム療法です。
ミニリンメルトは抗利尿ホルモンと同様の働きをして尿量を減らす効果があります。もともとは尿の濃縮ができずに多尿となる尿崩症の治療薬です。尿中の水分を体に再吸収する効果があるため、ミニリンメルトが効いている時間帯に多量に飲水をすると水中毒となる危険があります。5-6歳(平均体重20kgとして)のお子さんがミニリンメルトが効いている状態でペットボトル1本分(500mL)の水分をとると計算上血清Na値が10mmol/Lほど下がります。Na値が正常の140mmol/Lから130mmol/Lになったとしてなんらかの症状がでることは少ないですが、それより下がると危険域となります。
アラーム療法はなぜ夜尿に効くのか完全には解明されていないそうです。「おねしょをしたらアラームで知らせて気づかせる」、確かにおねしょしたタイミングで起こされることがなぜ夜尿に効くのか不思議な感じもします。それでも夜間の尿産生が減る、括約筋の収縮による排尿抑制、膀胱用量の増大などにより夜尿が改善するとされています。アラーム療法は保険診療ではないためアラームの購入費用がかかります。
そのほか、抗コリン薬や三環系抗うつ薬、漢方薬(小建中湯、桂枝加竜骨牡蛎湯、越婢加朮湯、苓姜朮甘湯、抑肝散、)などが用いられることもあります。